د. حسام عبدالله يكتب: نظرة نقدية لمشروع قانون المسئولية القانونية للأطباء في مصر

يرتكز مشروع المسؤولية القانونية للأطباء المصريين على فلسفة خاطئة تصور العلاقة بين الطبيب والمريض على أنها صراع مستمر. ورغم أن الهدف الظاهري للقانون هو حماية حقوق الطرفين، إلا أن تطبيقه العملي يمكن أن يضر بالطرفين من خلال تشجيع تقديم الشكاوى ضد الأطباء دون تعريف واضح للأخطاء الطبية والمضاعفات المحتملة.
ويعكس القانون شعورا متزايدا لدى الأطباء بأنهم مستهدفون، وكأن الهدف هو معاقبتهم واستخدام القوة للسيطرة على سلوكهم. ويأتي ذلك على خلفية الانتشار الواسع لـ”جشع الأطباء” والاعتقاد بأنهم يحققون أرباحا طائلة، رغم أن معظمهم يعملون في ظروف مالية صعبة حيث يضطرون للعمل في أكثر من مكان من أجل تأمين معيشتهم.
المشاكل القانونية واهتمامات الأطباء
يعرض القانون قدرًا كبيرًا من الخلط بين القانون المدني والقانون الجنائي ويفتقر إلى تعريفات واضحة للأخطاء الطبية، مما يثير مخاوف بشأن إمكانية حبس الأطباء بسبب المضاعفات المحتملة (وهو إجراء نادر – ولا يزال – نادرًا في جميع دول العالم فقط في حالة الجرائم الجنائية). ورغم تعديل النص ليقتصر عقوبة السجن على الأخطاء الجسيمة، إلا أن الغموض لا يزال يحيط بمعايير تحديد الأخطاء الجسيمة، مع ترك القرار للجنة العليا. ومع ذلك، وفي انتظار اتخاذ القرار، لا تزال هناك مخاوف بشأن مصير الطبيب لأنه قد يواجه عقوبة السجن بسبب ممارسته المهنية.
والمثير للدهشة أن هذا القانون لم يكن نتيجة مطالب شعبية أو حركة صبر منظمة، مما يثير تساؤلات حول الفلسفة التي تقف وراءه. وبدلاً من ذلك، أثار القانون استياءً واسع النطاق بين الأطباء ودفع الكثيرين إلى التفكير في الهجرة أو ترك المهنة.
الوضع الطبي في مصر: نقص الأطباء وضعف الإمكانيات
تعاني مصر من نقص حاد في عدد الأطباء مقارنة بعدد سكانها، مما يشكل تحديا كبيرا للرعاية الصحية. وبحسب تقرير الجهاز المركزي للتعبئة العامة والإحصاء لشهر يونيو 2023، بلغ عدد الأطباء العاملين عام 2021 نحو 133880 طبيبا، أي ما يعادل 1.26 طبيبا لكل 1000 مواطن. للمقارنة: في المملكة العربية السعودية تبلغ النسبة 2.5 طبيب لكل 1000 نسمة، وفي الأردن 2.6، وفي قطر 7.7. وفي الدول المتقدمة تبلغ النسبة 5.5 في النمسا، و4.3 في ألمانيا، و3.2 في المملكة المتحدة، بينما يبلغ المتوسط العالمي 1.7 طبيب لكل 1000 نسمة. وعلى الرغم من أن مصر تتفوق على الهند (طبيب واحد لكل 1000 نسمة)، فإن النقص الحاد في الأطباء يضع ضغوطًا هائلة على الأطباء المتاحين، مما يؤدي إلى تدهور جودة الرعاية الصحية وزيادة صعوبة الوصول إليها.
انخفاض الإنفاق على الرعاية الصحية
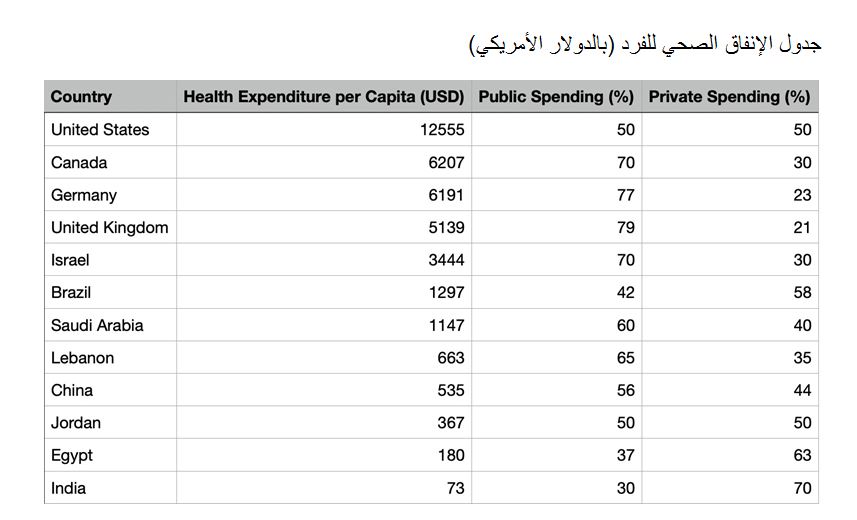
الإنفاق على الرعاية الصحية في مصر منخفض للغاية، حيث يبلغ متوسط نصيب الفرد السنوي حوالي 180 دولارًا أمريكيًا، مقارنة بـ 12555 دولارًا أمريكيًا في الولايات المتحدة، و8693 دولارًا أمريكيًا في النمسا، و6207 دولارًا أمريكيًا في كندا. وحتى الدول ذات الإنفاق الأقل مثل الأردن تنفق 299 دولارًا للفرد، في حين تنفق المملكة العربية السعودية 1147 دولارًا ولبنان 663 دولارًا.
ويدفع المواطنون المصريون 63% من تكاليف الرعاية الصحية من أموالهم الخاصة، مقارنة بـ 20% فقط في المملكة المتحدة، حيث تغطي الحكومة معظم التكاليف. وهذا يضع عبئا ماليا كبيرا على الأسر المصرية ويسلط الضوء على الحاجة إلى زيادة الاستثمار الحكومي في قطاع الصحة.
(انظر الجدول والرسم المرفقين لمزيد من المعلومات) 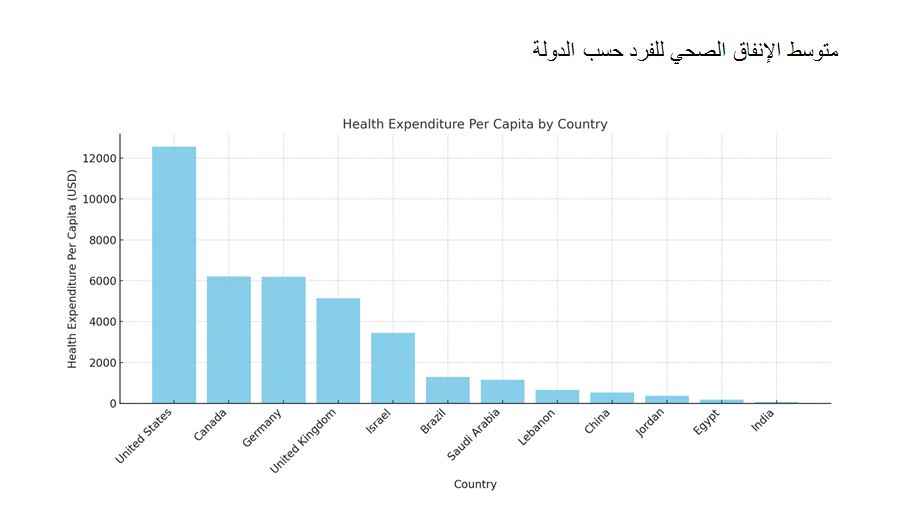
الطب الدفاعي وارتفاع التكاليف
وسوف يحفز القانون الجديد انتشار “الطب الدفاعي”، حيث يطلب الأطباء اختبارات وإجراءات إضافية أو غير ضرورية لتجنب المسؤولية القانونية. وفي الولايات المتحدة، يؤدي الطب الدفاعي إلى زيادات هائلة في تكاليف الرعاية الصحية. وإذا تبنت مصر هذا النموذج، فسوف ترتفع التكاليف دون حدوث تحسن جوهري في جودة الرعاية.
يعتمد الأطباء في مصر غالبًا على الخبرة السريرية والحد الأدنى من الفحوصات لتقليل التكاليف. لكن البيئة القانونية المعادية يمكن أن تجبرهم على التركيز على حماية أنفسهم، مما يؤدي إلى ارتفاع تكاليف العلاج للمرضى.
ويلزم القانون الجديد الأطباء بالحصول على تأمين حتى لا يضطروا شخصياً إلى تحمل تكاليف الغرامات أو التعويضات. وهذا يضع عبئا ماليا إضافيا ويؤدي إلى زيادة تكاليف الرعاية الصحية للمرضى، إما من خلال ارتفاع الأسعار في القطاع الخاص أو من خلال انخفاض الاستثمار في البنية التحتية أو المعدات لتغطية تكاليف التأمين في المستشفيات العامة.
التوازن بين المسؤولية والدعم
إن المساءلة ضرورية لتحسين الممارسات الطبية، والنظام القانوني الحالي في مصر، المدني والجنائي، لديه القدرة الكافية على معاقبة الإهمال الجسيم. ومع ذلك، فإن رفض المجتمع إجراء تشريح للجثة يجعل من الصعب التحقيق في الأخطاء الطبية. في كثير من الحالات، لا يمكن تحديد سبب الوفاة بدقة دون تشريح الجثة. ولذلك لا بد من تعزيز دور الطب العدلي وتغيير الثقافة الاجتماعية نحو التشريح.
إن العمل على تحسين الجودة والأداء في أي مهنة يعتمد بشكل كبير على قدرة المهنة على ممارسة النقد والنقد الذاتي والتحقيق المستمر في الأخطاء والحوادث وتوثيقها. بالإضافة إلى ذلك، فهو يعتمد على مدخلات المستخدمين والعملاء من خلال تقديم الشكاوى البناءة والانتقادات والمشورة حول كيفية تحسين الجودة. ولكي يحدث ذلك، يجب أن يعمل النظام الطبي في بيئة آمنة تهدف إلى تطوير النظام الطبي، وتعزيز التدريب المستمر على كل ما هو جديد، والاستفادة من كافة الأخطاء ووضع بروتوكولات تمنع تكرارها.
الحاجة الملحة للإصلاح
إن تحقيق التوازن بين مصلحة المريض والطبيب يتطلب بيئة آمنة تسمح باتخاذ القرارات الطبية دون خوف. يجب أن تكون الأولوية لتحسين نظام الرعاية الصحية من خلال:
زيادة عدد الأطباء: تأهيل المزيد من الكوادر الطبية لتلبية احتياجات السكان وتخفيف الضغط على الأطباء الحاليين.
تحسين ظروف العمل: زيادة الرواتب وتحسين بيئة العمل لجذب الأطباء وتشجيعهم على البقاء في مصر.
زيادة الإنفاق الحكومي: تخصيص ميزانية أكبر للرعاية الصحية لتخفيف العبء على الأفراد.
تعزيز ثقافة التشريح: تغيير المواقف المجتمعية تجاه التشريح للتحقيق في أسباب الوفاة وتحسين دقة احتساب الأخطاء الطبية.
تطوير قوانين عادلة: وضع قوانين واضحة تحدد الأخطاء الطبية بشكل موضوعي، مع نظام تعويضات تموله الدولة، وليس الأطباء فقط.
دبلوم
ويعكس القانون الجديد مناخا معاديا للأطباء ويهدد مستقبل المهنة في مصر. وبدلاً من التركيز على العقوبات، يجب على الحكومة أن تسعى إلى تحسين جودة الرعاية الصحية من خلال الاستثمار في التدريب وزيادة التمويل وتعزيز الثقة بين الأطباء والمرضى. وبالمثل، فإن التعاون بين الحكومة والأطباء والمجتمع مطلوب لمعالجة هذه الأزمات. إن الاستثمار في البنية التحتية والتدريب والثقة أمر أساسي لنظام صحي شامل وفعال يخدم الجميع.
















